足底腱膜炎に対する内視鏡手術を説明します。
論文
以下に説明する内視鏡下骨棘切除術を発表した論文はこちらです。
手術動画
AOFAS(米国足の外科学会)の公式ビデオとしてYouTubeで見られます(苦手な方はご遠慮ください)。
手術適応
足底腱膜炎では、9割がた保存的治療で痛みは軽減しますので、まずはそちらが優先されます。
発症してから6カ月を経過した場合は、「難治性の足底腱膜炎」と呼ばれます。難治性足底腱膜炎に対しては体外衝撃波が保険適応となるため、まずはこの治療法を試してみるのが一般的です。
体外衝撃波でも改善しない症例や、体外衝撃波の痛みが苦痛な方は、手術治療も選択肢のひとつにあがります。手術は、内視鏡下足底腱膜切離術が保険適応の術式です。
足底腱膜炎に対して手術を行っている病院は、日本でおそらく10か所程度と思われます。
内視鏡下足底腱膜切離術
方法
内視鏡下に、足底腱膜上の短趾屈筋を郭清しながらworking spaceを作り、見えた骨棘を削ったのち、足底腱膜を切離する方法です。
この術式が広まらない理由
足底腱膜を切離
内視鏡下足底腱膜切離術の治療成績は良好なものの、足底腱膜を切ることに対して疑問を抱く足の外科の先生方が少なからずいらっしゃいます。日本足の外科学会でも、この内視鏡手術の話題が出れば必ず、足底腱膜を切離する是非について議論になります。これがおそらく、この術式が広まらない最大の理由だと思われます。足底腱膜を切離することに大きな合併症は見られませんが、切らなくて済むのであれば切らないでおきたいものです。
手技の難易度が高い
軟部組織のなかという極めて視野の悪い場所で、短趾屈筋を一部郭清しながらworking spaceをつくり、その上で骨棘を見つけて削る、という一連の手技がきわめて難しく、一人でこの術式をやってみようとするには敷居の高い術式となっています。この術式を一人で行えるようにするためには、これを行っている病院で、指導医のもと、5-10回は手術してみないとマスターできないと思います。そのため、余程この術式をマスターしようという気のない限り、この術式をマスターすることは困難です。これもこの術式が広まらない理由の一つです。
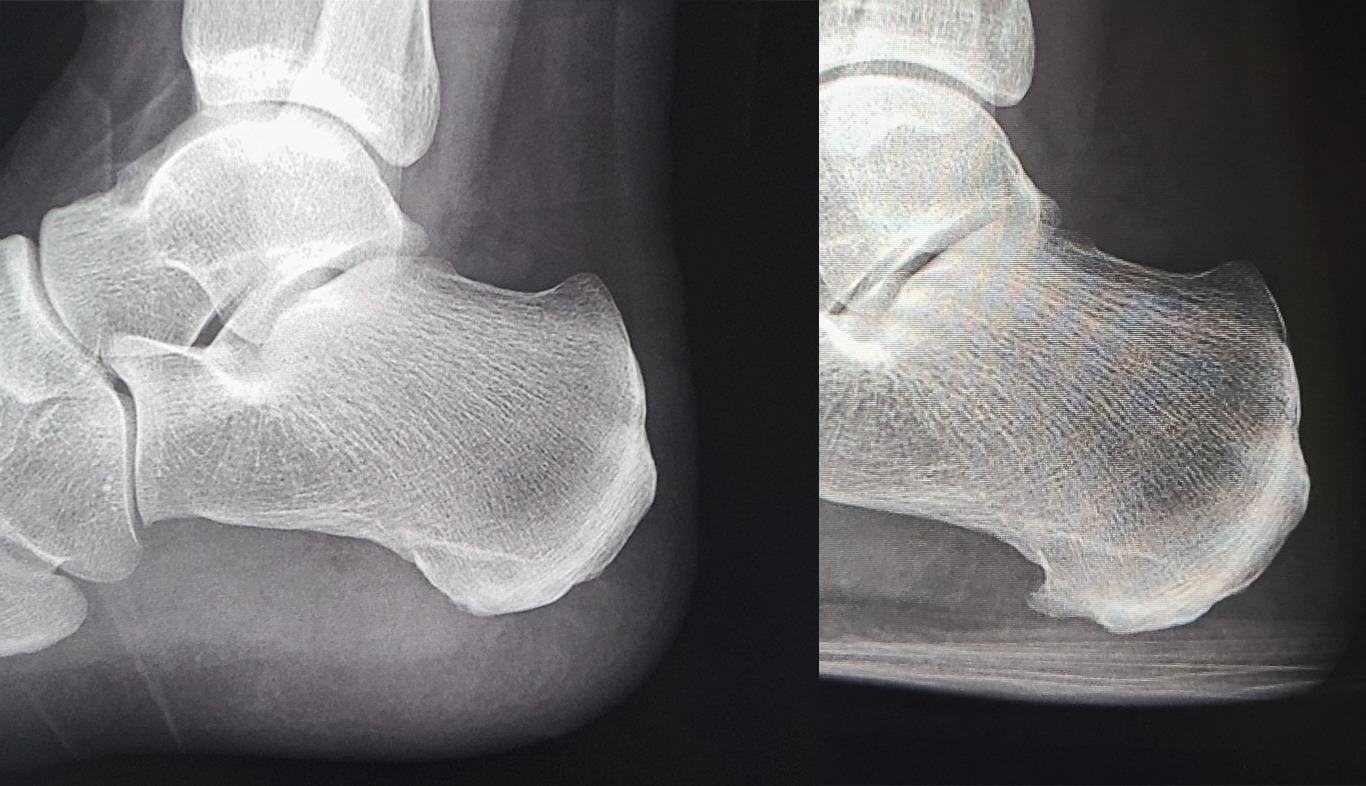
内視鏡下踵骨棘切除術
筆者は、従来の内視鏡下足底腱膜切離術を、足底腱膜を切らずに、踵骨棘のみを削る術式に変更して行っています。局所麻酔、日帰り手術も可能です。(発表した論文はこちら)
考案した経緯
アキレス腱付着部症手術の経験
筆者は、アキレス腱付着部症に対して、付着部の骨棘のみ切除する内視鏡手術を考案し、手術を行ってきました。治療成績は良好です。
アキレス腱付着部症と足底腱膜炎の解剖的関係
アキレス腱付着部症と足底腱膜炎は、踵骨を中心に対称の関係にあります。
足底腱膜炎手術にも適応
アキレス腱付着部症で骨棘を削るのみで症状が改善することから考えると、足底腱膜炎の内視鏡手術でも、骨棘を削るだけで症状が改善するのではないかと考え、骨棘だけを削る手術に変更したところ、これだけで十分症状が改善しました。
すなわち、足底腱膜炎の手術は、骨棘だけを削れば十分で、あえて足底腱膜を切る必要はありませんでした。
この術式の優れた点
治療成績が安定している
足底腱膜切離術の治療成績はおおむね優れていますが、ときどき不調の方が出ることがあり(10人中1-2人)、しかもなかなか改善しません。しかし、一度足底腱膜を切ってしまっているがゆえにそれ以上の治療を施すことも難しく、痛みのコントロールに難渋します。
それに対し、この骨棘切除術は、そのような愁訴の残ることが少なく、治療成績が安定しているのが特徴です。やはり「足底腱膜を切らない」ということが奏功していると思われます。
手技が簡単
手技が簡単ですので、下記の説明をよく読めば、すぐに一人で手術できるようになると思います。
手術方法(専門医向け)
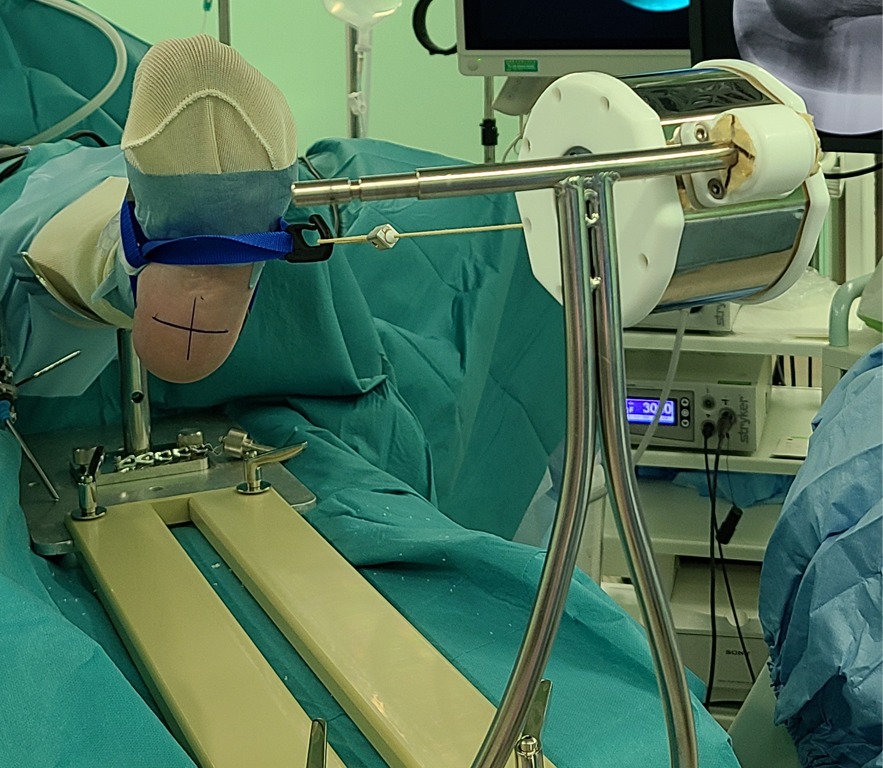
準備
・術前に3D-CTを撮影して、踵骨棘の形を把握しておきます。
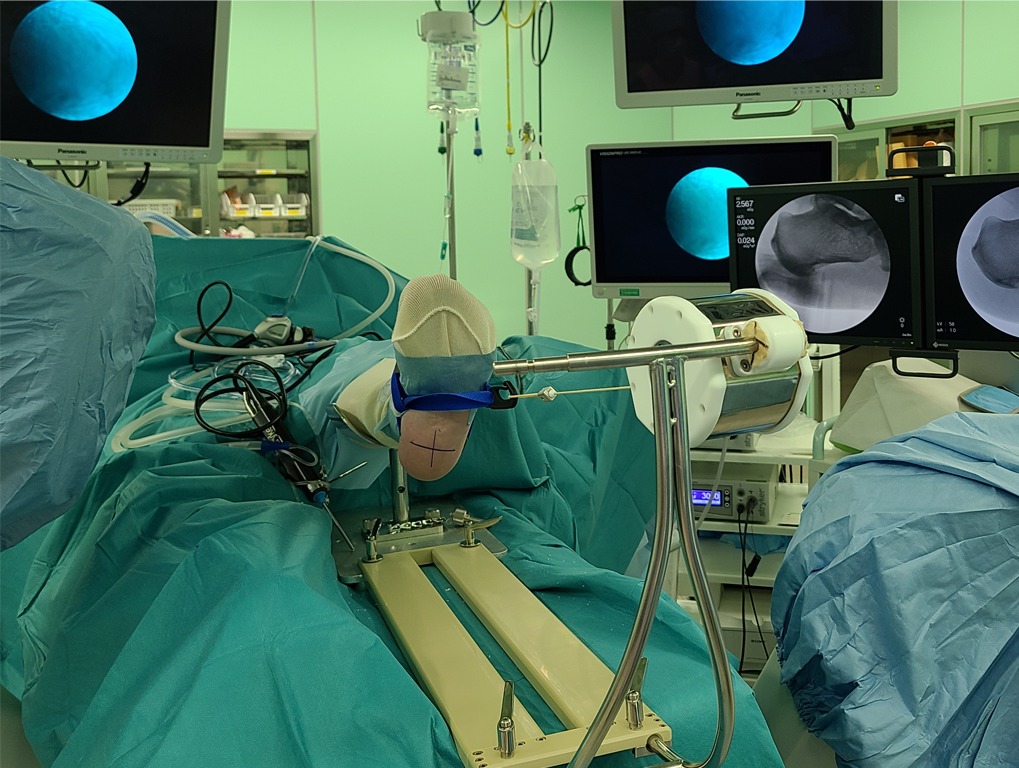
・患者さんを仰臥位にします。
・足台で下腿を支え、足部は宙に浮かせます。
※宙に浮かせないと、シェーバーがベッドに当たってやりにくくなります。
・関節鏡用の足部牽引バンド(Smith&Nephew)を装着し、足がぐらつかないよう牽引します。
※牽引しなくても手術できますが、したほうが足が安定して骨棘が削りやすくなります。
・透視は健側、透視モニターと関節鏡モニターは患側に置きます。術者は健側に立ちます。
・透視のCアームは、Uのようにして手術台の下に来るようにします。
マーキング
・透視の側面像で、骨棘の位置をマーキングしておきます。
※足裏から内側外側のマーキングを見て、それをつないだ線が足の軸と垂直になっているか、確認します。
※垂直になっていない場合は、ビームが足の軸に垂直に入るように透視の方向を調整して、マーキングし直します。
・関節鏡は径2.3mmのものを使用します。
皮切・剥離
・予定された内側ポータル部に5mmの皮切をおきます。
・直モスキートを挿入し、深さ2cm程度のところにある足底腱膜を直モスキートの先端で触れ、その直上に滑り込ませます。
※器具の先端での足底腱膜の触知は、とても大切な操作です。
・骨棘を直モスキートの先端で触り、その周囲を鈍的に剥離します。
※軽く行う程度で十分です。
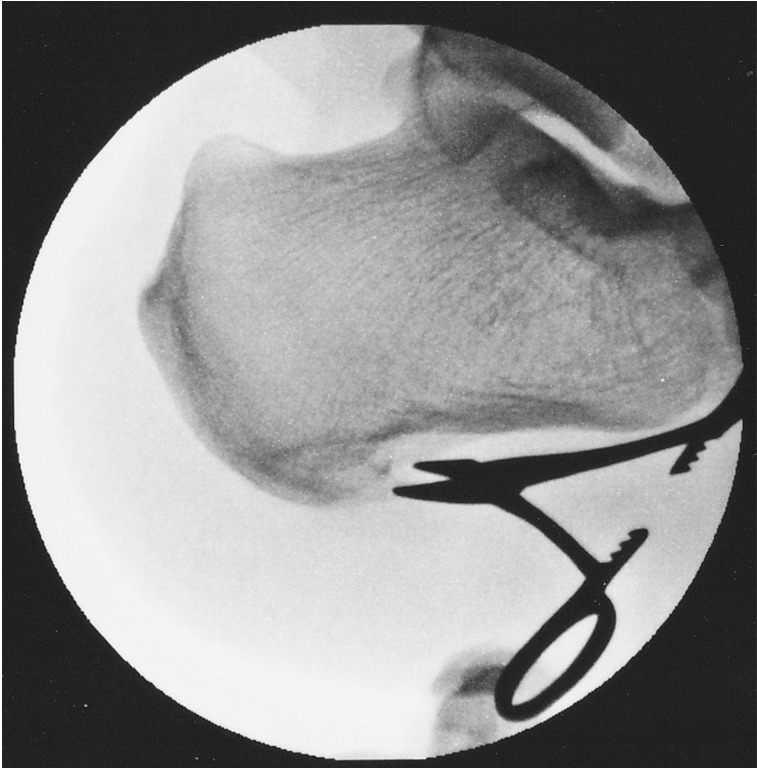
透視下での骨棘削り
・直モスキートを抜き、径3mm骨用シェーバーを内側ポータルから入れます。
・骨用シェーバーの先端で踵骨棘を触れます。
※削っているうちに、どこまでが骨棘か分からなくならないよう、削り始める前に、透視写真を撮っておきます。
・透視を見ながら、踵骨棘を先端から順に、根元まで削っていきます。
※3D-CTの踵骨棘の形をイメージしながら削っていきます。
※とくに内外側縁は取り残しがちなので、足を内外旋して確認します。
・削り終わったら、骨用シェーバーを抜きます。
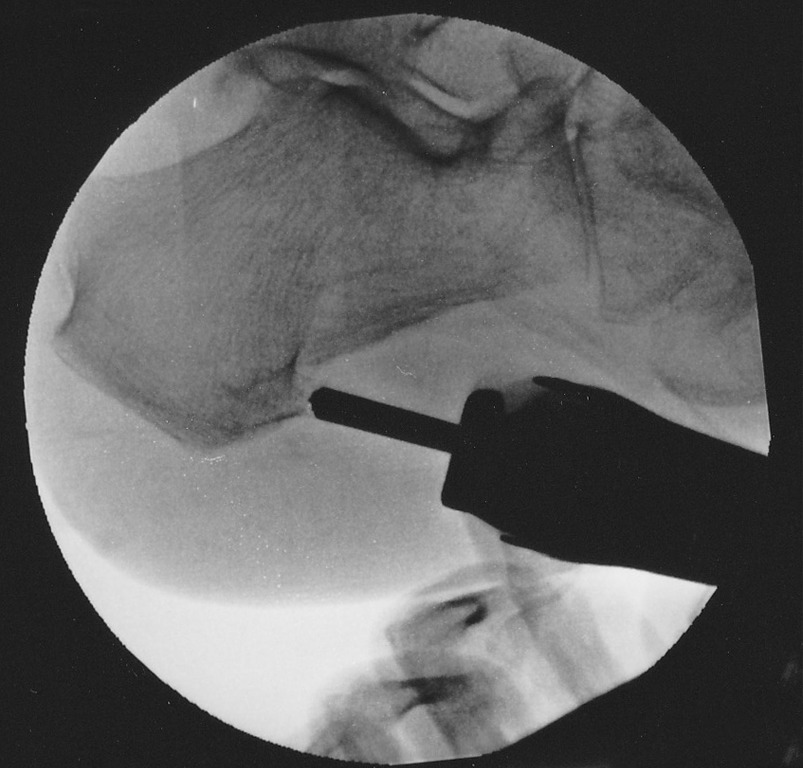
内視鏡下での郭清
・内側ポータルより関節鏡の鈍棒を挿入し、骨棘のあった空間を通って、予定された外側ポータルに当たるようにします。
・予定された外側ポータルに5mmの皮切をおきます。
・鈍棒の先端を外側ポータルから出たら、外側ポータルより関節鏡の外筒を鈍棒にかぶせるようにして、外筒を根元まで入れます。
・鈍棒を内側ポータルから引き抜き、関節鏡を外側ポータルより挿入します。
・関節鏡の視野を、骨棘のあったスペースにおきます。
※骨棘を削ることで広くなっていますので、すぐにわかります。
・内側より軟部用シェーバーを挿入して、骨棘のあったスペースまでもってきます。
・削りカスを郭清します。
・骨棘の削り残しがあれば削ります。
・術中写真で骨棘の削り残しがないか確認します。
・創は4-0ナイロンで縫合します。
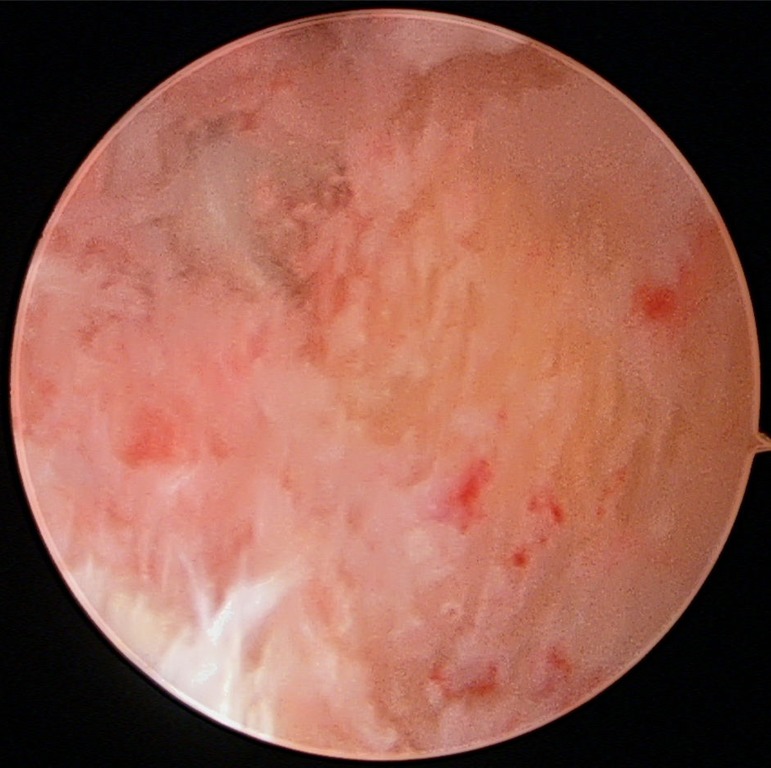
従来の方法からの改善点
working spaceの作成が簡単
従来の方法では、足底腱膜上、または足底腱膜上の短趾屈筋内にworking spaceを作成する方法でした。この方法の問題点は以下の通りです。
- 視野の悪い軟部組織内での操作になるため、なかなか踵骨棘に到達できない
- 視野を確保しようと、必要以上に短趾屈筋をはがしたり、外側足底神経を傷めたりすることがある
- 筋の郭清により、出血が多くなる
- 視野不良のため、軟部シェーバーから電気メスに切り替える際、同じ視野に持ってくるのが難しい
- 骨棘が軟部組織内にあるので、骨棘の全体像が把握しにくい(特に外側)
これらの欠点を一言で言い表せば、「木を見て森を見ず」です。視野の悪いところでごちゃごちゃ操作するからやりにくいのです。
そこで、まず透視下に骨棘を削ってしまう方法を考案しました。こうすると、ほかの軟部組織はほとんど傷めずにworking spaceを作成することができます。骨棘の削り残しもほとんどなく、working spaceに内視鏡を挿入してもdebrisを洗い流す程度で、あまりやるべきことが残されていません(上の写真)。足底腱膜を切るほうがよいと信じる術者は切ればいいですが、切らなくても症状は改善するので、その必要はないと思います。手術時間は10-20分で終了します。
治療成績
この手術の治療成績は以下の通りとなります。
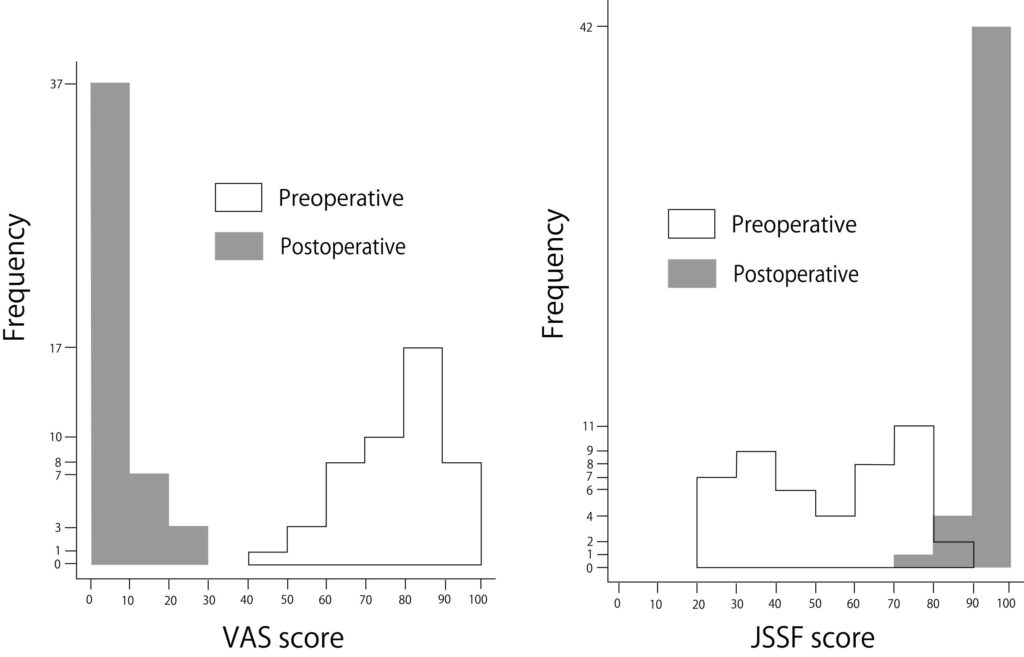
VASはVisual Analog Acaleの略で、考えうる最大の痛みを100としたときの現在の痛みを数値化した値です。JSSF scoreはJapanese Society for Surgery of the Foot score (日本足の外科学会スコア)の略で、足の機能や痛み具合を総合的に評価、最高の状態が100点の指標です。
VASスコアはおおむね30以下、JSSFスコアはおおむね70点以上となっています。ただし、これは術後2年での治療成績ですので、術直後の痛みの引き具合の程度には個人差が見られます。手術翌日に病棟で痛くなくなったとジャンプしている方から、1年近く経ってようやく収まってくる方までいらっしゃいます。