母趾MTP関節鏡は、初めて報告されてから50年近く経過していますが、いまだに十分治療に結びついていない技術です。それは現在標準とされている母趾MTP関節鏡の方法が臨床に適応しにくいという問題点があります。
そこで筆者は、治療に使うことのできる、より簡単な方法を考案しました。実際、この方法を用いて、母趾種子骨障害や強剛母趾の治療を行っています。
この方法の英語論文は→
Nakajima K. Arthroscopy of the First Metatarsophalangeal Joint. J Foot Ankle Surg. 2018;57:357-363. doi: 10.1053/j.jfas.2017.10.003.
※論文をご希望の方は、お問い合わせフォームよりご連絡ください。PDFの形式でお送りいたします。
母趾MTP関節鏡の歴史
母趾MTP関節鏡は、1972年に初めて発表されて以来、長らく等閑に付されていました。
1990年ころから再び少しずつ母趾MTP関節鏡に関する論文が出始め、1996年にFerkelが自身の本で系統的な手技を発表し、ひとまず完成の域に達したかのように見えました。現在の足の外科の標準的教科書(「Mann’s Surgery of the Foot and Ankle」)にも、このFerkelの方法が載っています。
ところが、母趾MTP関節鏡に関する臨床論文はなかなか増えず、2020年現在でも高々50程度しかありません。
従来の関節鏡手技の不備
筆者が初めて母趾MTP関節鏡をFerkelの手技に従って行ったとき、手術時間が7時間かかりました。Ferkelの教科書には関節鏡の図が載っていますが、まずその図のような視野がまったく見えてきません。その後も何度かFerkelの手技で関節鏡を行いましたが、あいかわらず見たいところは何も見えない状況が続き、どうやらこれは自分のやり方に問題があるのではなく、Ferkelの手技に問題があるからだということに気づきました。
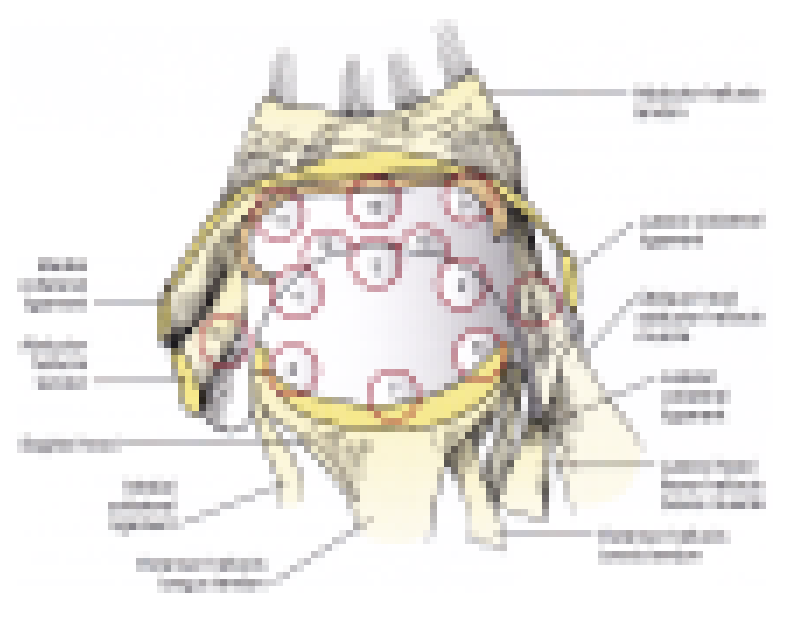
Ferkelの母趾MTP関節鏡の方法の問題点は以下の通りです。
- Ferkelの手技書に載っている関節鏡視の図(上図)はイメージ図であって、その通りの視野は作れない。
- 母趾MTP関節の底側は、関節鏡が必要な症例(主に強剛母趾)では滑膜が増生しているため、種子骨がみえてこない。はじめて関節鏡を行った場合、正常でどのように種子骨が見えるのかがわかっていないため、その滑膜をどうやって焼灼していったら種子骨がみえてくるのか判断がつかない。
- Ferkelの方法では、母趾をChinese finger trapで介達牽引するが、関節鏡の水でぬれてすっぽ抜けてしまい、うまく牽引できない。
- Ferkelの方法では、母趾を垂直方向に牽引し、術者は患側に立って関節鏡操作を行うが、そうすると、見たい方向にカメラを動かすとき、関節鏡のバーが足背にぶつかるため、うまく操作できない。
- Ferkelの手技書には、母趾MTP関節の断面の側面像があり、その絵では母趾種子骨も見えるかのように描いているが、実際に母趾種子骨を見る手技の記載がない。
やればやるほどFerkelの手技は不備だらけで、どうやらこれは自分で手技を開発するしかない、という気持ちになりました。
手技の変更
そこで私は、Ferkelの手技の不備をどうすれば改善できるか考えました。以下がその改善点です。
- 関節鏡の水でChinese finger trapがすっぽ抜けてしまっては関節鏡が続かないため、基節骨でのソフトワイヤーを用いた直達牽引にしました。
- 術者が患側に立つと関節鏡が足背にぶつかってうまく関節鏡を操作できないので、健側に立つようにしました。
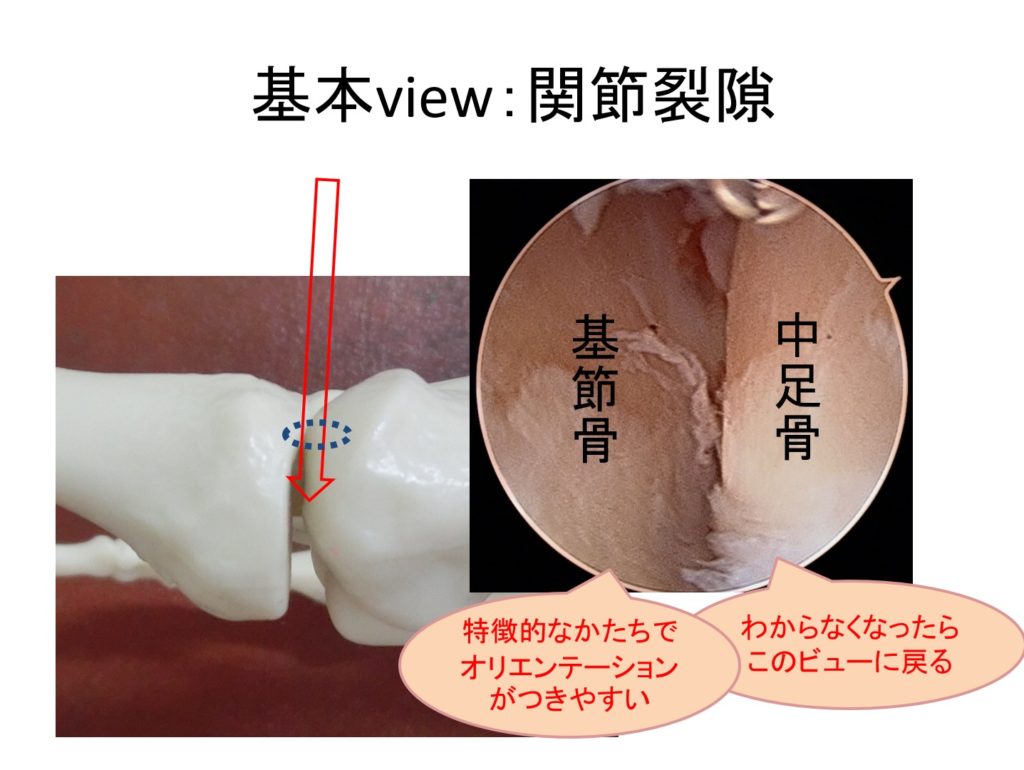
- 関節を上から見えるような視野では関節内の組織の位置関係を把握するのが難しいため、関節を横から見る視野に変えました。
- 横からの視野が見えやすいように、牽引の方向を垂直方向から水平方向に変更しました。
- Ferkelの手技では足背のポータルは長母指伸筋腱の5mm横でしたが、そうすると関節の丸みに関節鏡がはじかれて見にくいため、ポータルの位置を関節の外側縁にずらしました。
- 母趾種子骨を見るためのポータルが確立されていなかったため、母趾種子骨を見るためのポータルを新たに2つ加えました。
- 中足骨の背側の見えにくい場所を見るためのテクニックを考案しました。この狭い部位には滑膜が増生しており、滑膜を軟部用シェーバーで郭清すると出血のため視野が悪くなるので、関節鏡用の電気メスを用いて滑膜を焼灼しながら進め、さらにその電気メスで背側関節包を持ち上げて視野を確保する方法を考えました。
これらをまとめて、2018年に論文を発表しました。
Nakajima K. Arthroscopy of the First Metatarsophalangeal Joint. J Foot Ankle Surg. 2018;57:357-363. doi: 10.1053/j.jfas.2017.10.003.
関節鏡手技
実際の方法を以下にお示しします。
準備
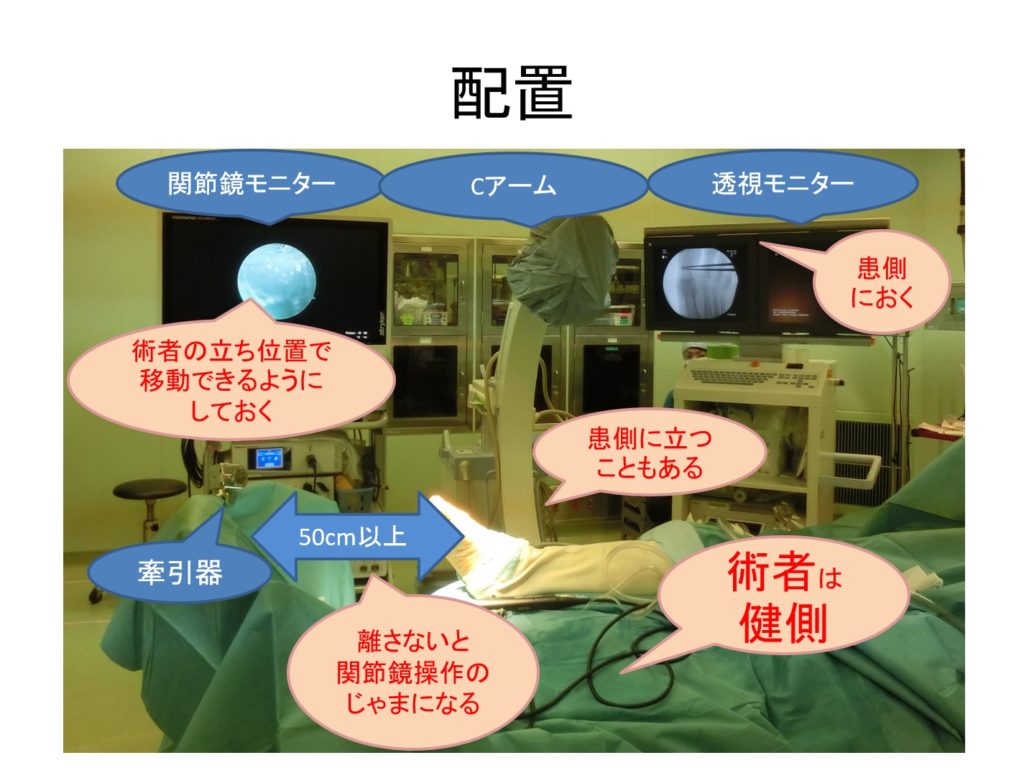
配置
・患者さんを手術台の上の方にして、ベッドの足の方にできれば50㎝程度のスペースを確保します。
※種子骨を見るとき、関節鏡を頭側に向ける必要があり、そのとき関節鏡と牽引器がぶつかるからです。
・患側に、透視モニター、透視装置、関節鏡モニターをおきます。
・頭側からこの順に並べます。
※関節鏡モニターを再遠位にするのは、鏡視の際、見えやすいように多少移動させる必要が出るからです。
・ターニケットは準備だけしておきます。
※ほとんど使う必要はありません。関節鏡の水圧だけで十分出血を抑えることができます。
・術者は健側に立ちます。
牽引
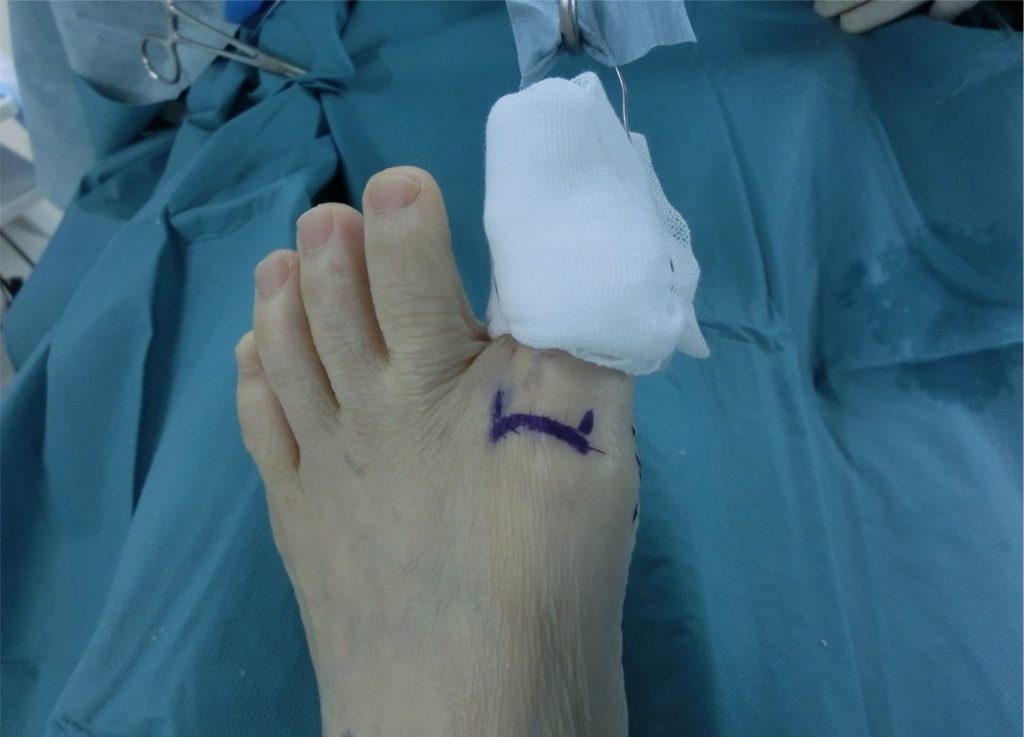
・手術台の足側の末端に牽引器をとりつけます。
※当院では、胸部外科で用いられる開胸器(高砂医科工業;ケント牽引開創器)を使用しています。これは牽引力を調整することができるので、大変便利です。
・基節骨の中央に1.8 ㎜ K-wireで横方向に骨孔をあけ、0.9㎜ K-wireのソフトワイヤーを通します。
・そのソフトワイヤーをねじって輪っかを作り、それに牽引器のフックをつけて直達牽引します。母趾はガーゼでくるんで、ソフトワイヤーが食い込まないように保護します。


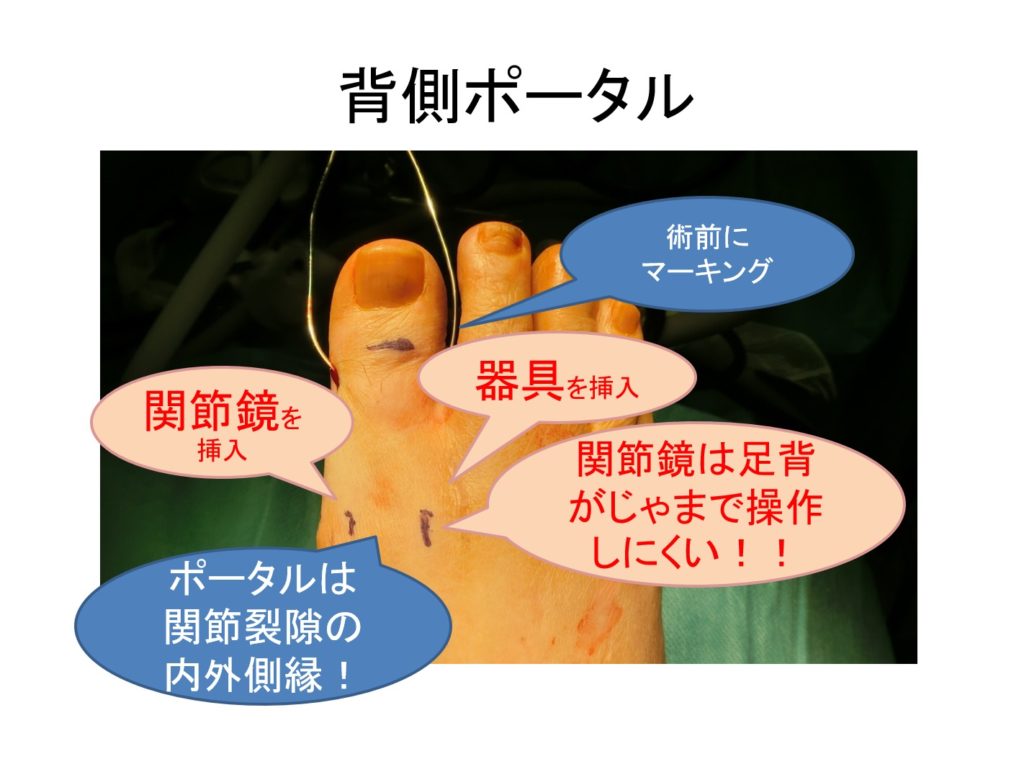
背内側・背外側のポータルの作成
・透視を見ながら、正面像で、関節の内外側縁に、背内側ポータル、背外側ポータルを記入します。
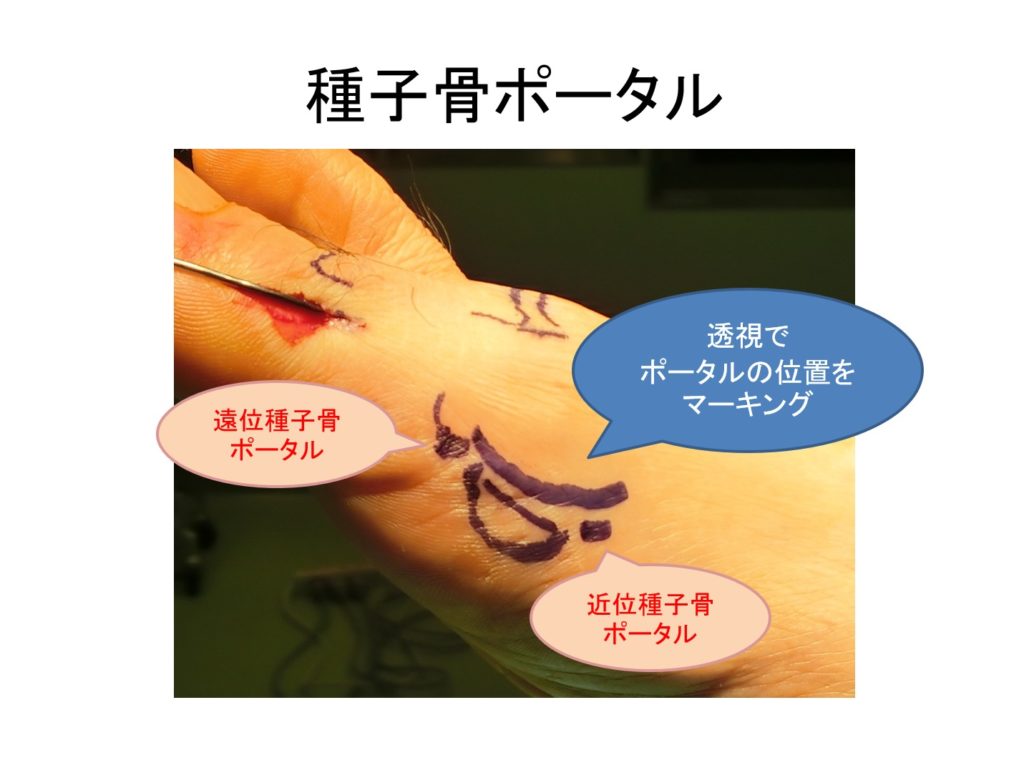
・同様に、側面像で、種子骨の前後に、近位種子骨ポータル、遠位種子骨ポータルを記入します
※これらは、関節鏡視下にポータル作成の際、多少ずれることがあるので、最終的には18G針を関節内に刺入し、適切かどうかを判断することになります。
・透視下に、予定された背内側ポータルから18G針を関節内に向けて刺入し、透視で位置を確認します。良ければ皮膚だけ5mm切り、直モスキートで鈍的に関節包を突き破って広げます。
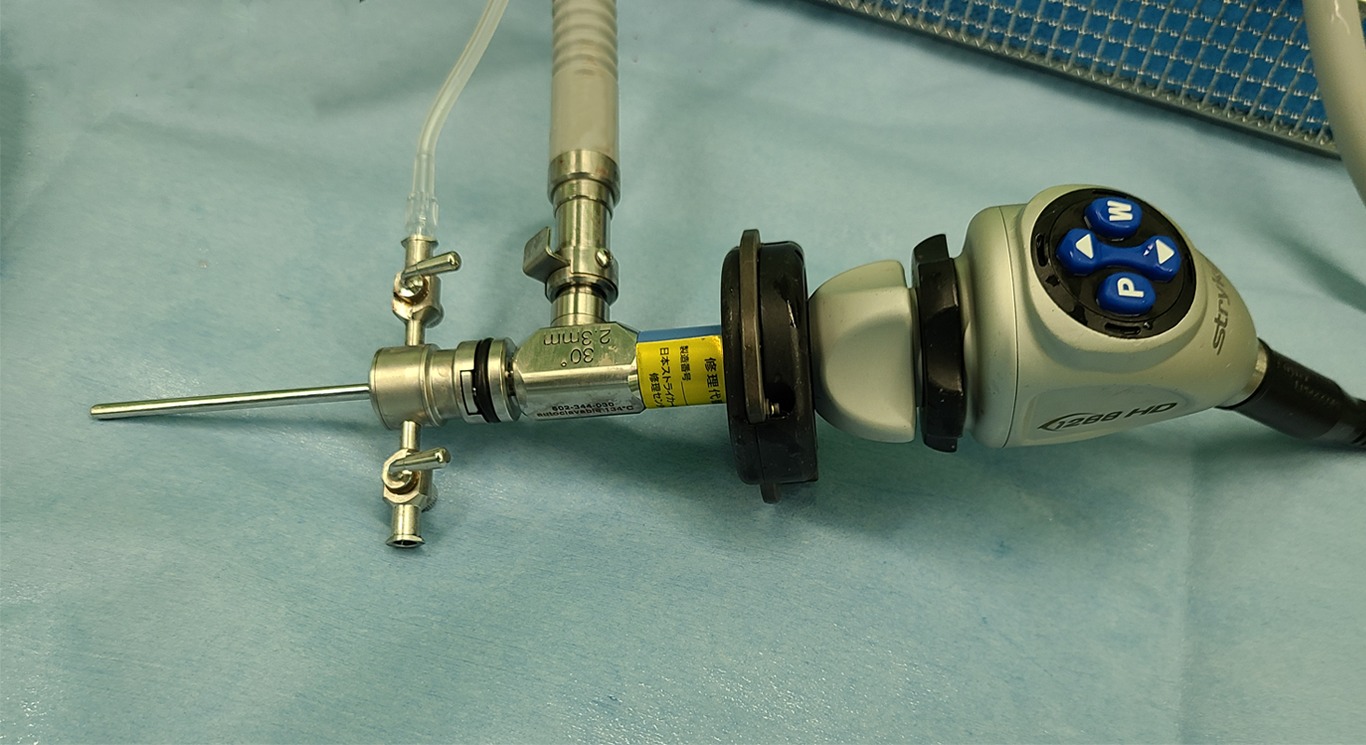
・関節鏡を挿入します。
※関節鏡は径2.3mmのものを使用します。
※径1.9mmのものは柄の強度が弱いため破損しやすく、径4.0㎜では太すぎて適しません。
※水圧は120mmHg(血圧+20mmHg程度), フローは1ℓ/minとします。
・予定された背外側ポータルから18G針を刺入し、よければ同様にポータルを作成します。
・外側から電気メスを挿入します。
鏡視の手順
以下、右の母趾MTP関節を鏡視するとして説明します。
スタートのポジション
・まず、関節の隙間を見ます。関節を水平に横から見るポジションです。ひだりに基節骨関節面、みぎに中足骨関節面が来るようにします。
※どこを見ているのか迷ったときには、このポジションに戻るようにします。
中足骨頭の上部
・中足骨の関節面をの辺縁を上にたどっていきます。
※だんだんと関節面は平らになっていきます。
※強剛母趾では背側1/3付近まで関節軟骨がなく、平らになってきた付近から軟骨が見え始めます。
※電気メスを関節鏡と同期して動かして、視野からはずれないようにします。
・滑膜が視野を妨げるときは、適宜焼灼します。
※電気メスの温度は一番低い温度にセットします(そうでないと関節鏡のレンズを壊します)。
・中足骨頭の上部は狭いので、電気メスの柄で関節包を持ち上げるようにします。
・通常であれば、中足骨頭の上部にはある程度の空間がみえ、奥にはやや粗な関節包が見えます。
※強剛母趾の場合は、この部分に大きな骨棘があり、壁のように見えます。ほとんど隙間がありません。
・関節鏡を移動して、内側縁まで見るようにします。

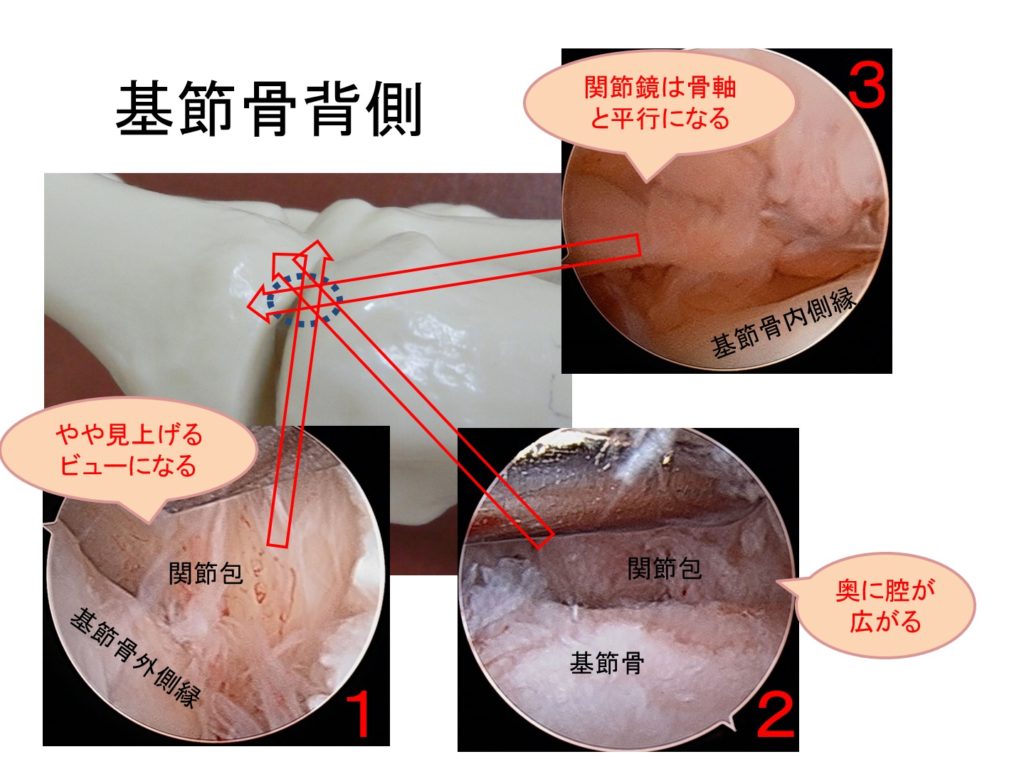
基節骨の上部
・ふたたびスタートのポジションにカメラを戻します。
・基節骨の上部の外側縁にカメラを映します。
※通常、基節骨面は切り立った崖のように見え、上縁は見上げるような向きになります。
・基節骨の上部にも空間がありますが、カメラは見上げる向きなので、さらに関節包を押し上げないとよく見えません。
・電気メスの柄で基節骨の上部の空間を見て、さらに内側縁まで関節鏡を動かしていきます。
底側の観察
・ふたたびスタートのポジションに関節鏡を戻します。
・カメラを下向きにすると、基節骨の下縁が見えます。
・短母趾屈筋腱は腱鞘と軟部組織に覆われているため、ほとんど確認することができません。
・種子骨がすぐに見えることもありますが、滑膜でおおわれて見えないときもあります。滑膜は外側ポータルから入れた電気メスで焼灼します。
※外側からの電気メスが底側に届かない場合は、無理をせず、遠位種子骨ポータルの作成に進みます。
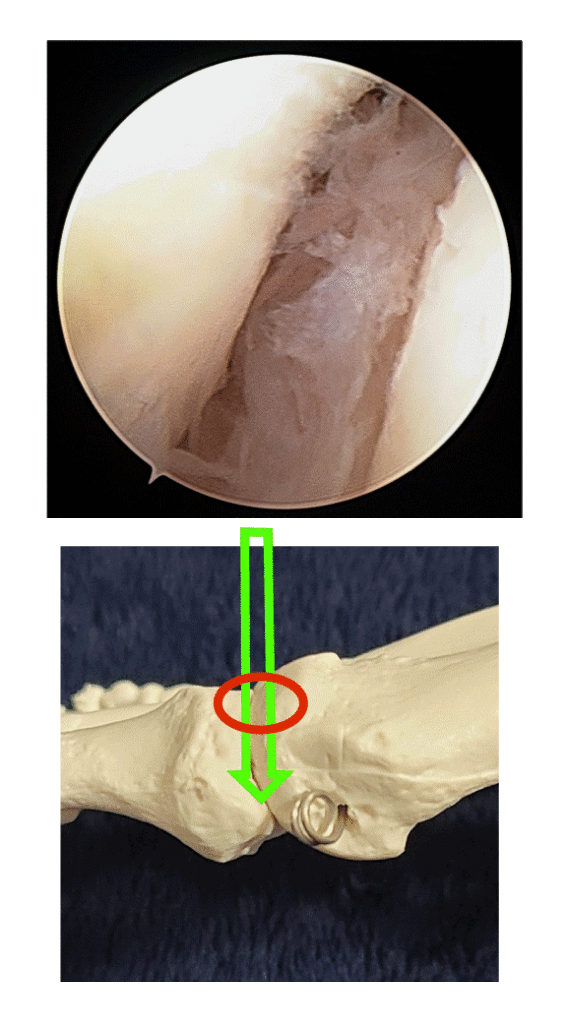
遠位種子骨ポータルの作成
・マーキングされた遠位種子骨ポータルの位置から、18G針を関節内に刺入します。
・位置がよければ、先刃で関節包を貫きます。直モスキートで十分に押し広げます。
・ポータルが作成されたら、背内側ポータルより関節鏡を抜き、遠位種子骨ポータルから入れます。
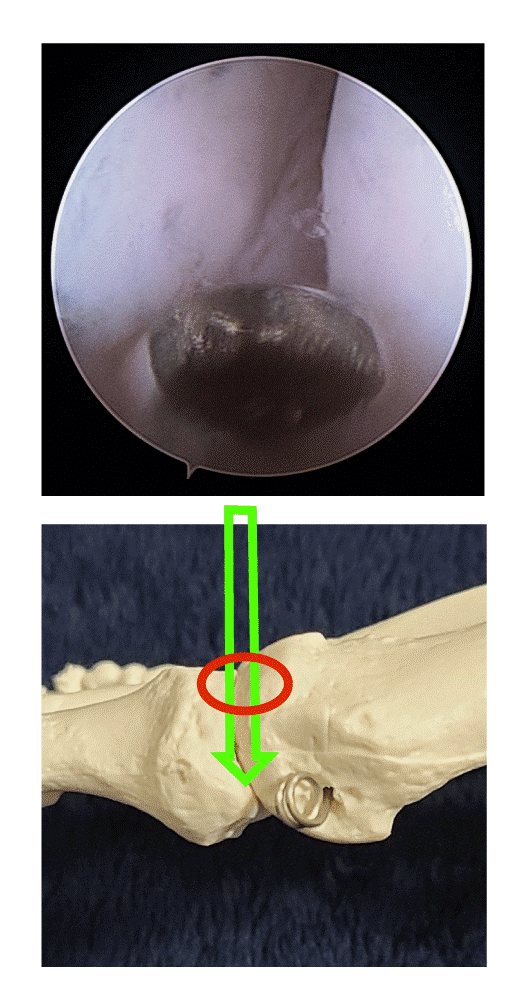
種子骨の同定
・種子骨を同定します。内側種子骨の関節面はやや開いているので、通常はこちらが先に同定できます。
※種子骨を同定するコツとしては、①中足骨頭の形を手掛かりにする(種子骨と相対したところの凹み)、②関節包を電気メスの柄で押し下げる、③透視を利用する、などです。
・通常、外側種子骨の関節面は閉じているので、通常は内側種子骨を見つけてから、あとで奥に見えてくるものとして同定されます。
※見つけた種子骨が内側か外側か分からないときは、透視で確認します。
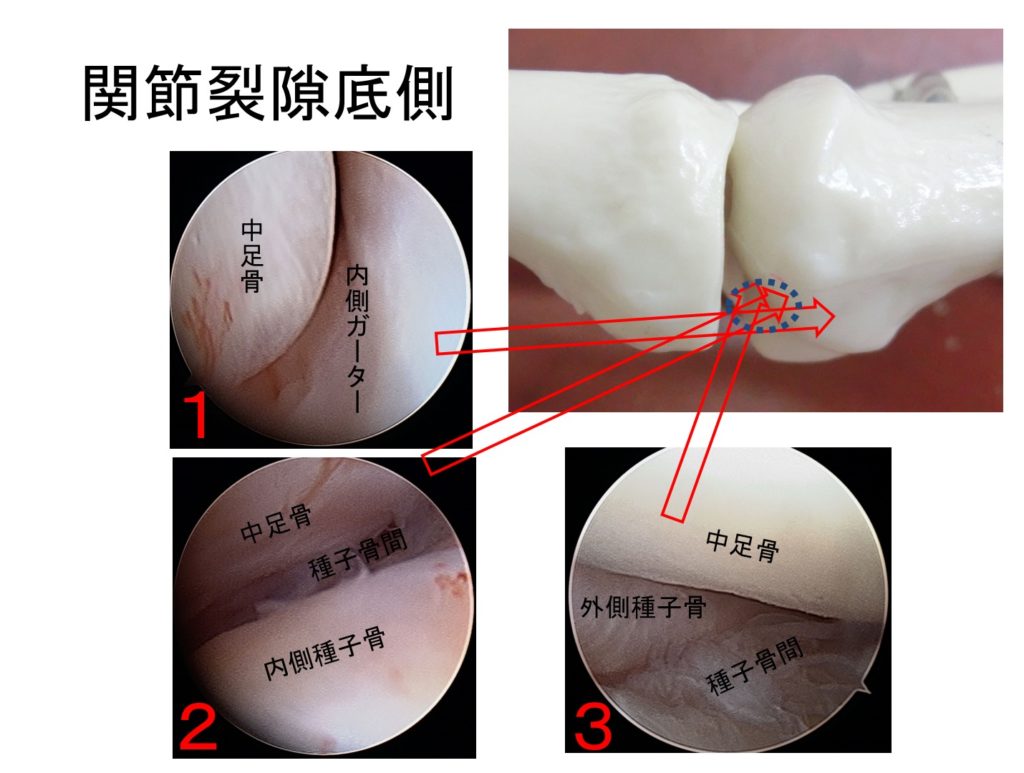
近位種子骨ポータルの作成
・遠位種子骨ポータルからの関節鏡で、内側種子骨のさらに内側の隙間(内側ガーター)を見ます。
・予定された近位種子骨ポータルから18G針を刺入し、視野に出します。
※この操作は比較的難しいです。針が関節外で中足骨頭や種子骨に当たって視野に出てこないことが多いので、針が視野に出てこないときには、どこに当たって出てこないのかを触知することで、針の向きを調整します。
・ポータル作成の位置が定まったら、先刃で関節包を貫き、先端を関節内にまで出します。
※近位種子骨ポータルから器具を入れる操作が毎回困難にならないよう、関節包は鋭的に切開します。
※このポータルは、種子骨切除や種子骨に対する自家骨移植などで用います。

見学受付中
母趾MTP関節鏡に興味のある足の外科医の方の見学を、随時受け付けております。「お問い合わせ」より、お気軽にご連絡下さい。